Síndrome de Netherton Sintomas, Causas, Tratamento
O Síndrome de Netherton É uma rara doença dermatológica de origem genética (Serra-Guillén, Torrelo, Drake, Arnesto, Fernández-Llaca e Zambrano, 2006).
Clinicamente, caracteriza-se pela apresentação de uma tríade sintomática clássica de atopia, ictiose e alterações estruturais dos pelos (De Anda, Larre Borges e Pera, 2005).
Além disso, muitos dos afetados também desenvolvem outros tipos de distúrbios, como atraso generalizado de desenvolvimento, deficiência intelectual ou anormalidade imunológica (Zambruno, 2008).
Sua origem etiológica está associada à presença de mutações específicas no gene SPINK5, essenciais para a produção da proteína LEKT1 (Genetics Home Reference, 2016).
Além do estudo clínico, no diagnóstico é essencial realizar um estudo imuno-histoquímico através da biópsia da pele. Além disso, é importante realizar um teste genético para confirmar sua presença (Zambruno, 2008).
Não há cura para a síndrome de Netherton. O tratamento médico dependerá das complicações médicas, no entanto, geralmente baseado na intervenção dermatológica e monitoramento de diversas medidas de higiene (Diez de Medina, Antezana e Saguenza, 2015).
Características da síndrome de Netherton
A síndrome de Netherton é uma doença hereditária rara que geralmente é caracterizada por um amplo padrão de distúrbios dermatológicos (National Organization for Rare Disorders, 2016).
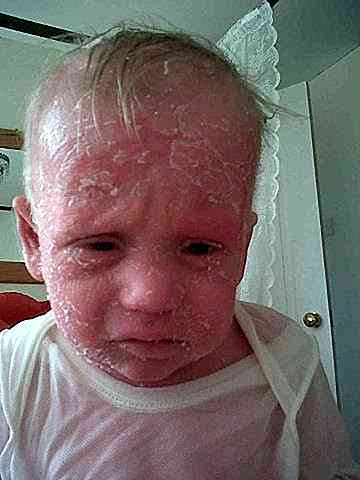
Em pessoas afetadas é comum ver pele escamosa, seca e / ou vermelha; anormalidades no cabelo e um aumento na suscetibilidade ao desenvolvimento de eczema e feridas na pele (National Organization for Rare Disorders, 2016).
Apresenta um curso congênito, por isso muitas de suas manifestações estão presentes desde o momento do nascimento e podem até ser identificadas na fase pré-natal (Genetics Home Reference, 2016).
Além disso, pode ser acompanhado por importantes patologias imunológicas (Genetics Home Reference, 2016).
Embora seja raro, a síndrome de Netherton é geralmente classificada dentro do grupo de patologias conhecidas como ictiose (Associação Espanhola de Ictiose, 2016).
Na área médica o termo ictiose é utilizado para classificar um grande número e doenças heterogêneas cuja sinal comum é a presença ou desenvolvimento de pele escamosa, frágil e seca, semelhante a um peixe (ictiose Associação Espanhola de 2016).
Existem diferentes tipos de ictiose. Assim, a síndrome de Netherton é definida como ictiose linear circunflexa (Associação Espanhola de Ictiose, 2016).
Esta síndrome foi inicialmente identificado por Comen em 1949. Em seu relatório clínico refere a uma mulher com uma caixa de ictiose congênita associada à presença de lesões de eritematoso personagem nos membros e tronco (Diez de Medina, Antezana e Saguenza de 2015 ).
Ele observou que as lesões de pele adquiriram uma borda escamosa dupla e definiram essa condição médica como ictiose linear circunflexa (Díez de Medina, Antezana e Saguenza, 2015).
Em 1958, o pesquisador E. W. Nethert publicado outro relatório clínico no qual ele descreveu uma capa pediátrica caracterizado pela presença de dermatite, cigarrilha e cabelo anormal (fino e opaco) (Diez de Medina, Antezana e Saguenza, 2015).
No entanto, não foi até 2000, quando um grupo de pesquisadores da Universidade de Oxford, identificou a alteração genética responsável pelo curso clínico de Netherton (Diez de Medina, Antezana e Saguenza, 2015) síndrome.
É uma patologia frequente?
A síndrome de Netherton é considerada uma doença genética rara na população geral (Gevna, 2015).
Embora sua incidência real não seja conhecida, alguns estudos colocam em menos de um caso por 50.000 pessoas (Gevna, 2015).
Na literatura médica, mais de 150 casos diferentes foram registrados, embora sua prevalência possa estar subestimada (National Organization for Rare Disorders, 2016).
É possível que o número de pessoas afetadas seja muito maior e que as dificuldades de diagnóstico dificultem a identificação (National Organization for Rare Disorders, 2016).
Os primeiros sintomas da doença geralmente aparecem entre a primeira e a sexta semana de vida. Além disso, a maioria dos casos foi diagnosticada em meninas (Gevna, 2015).
Signos e sintomas da síndrome de Netherton
O curso clínico sintomatologia básica síndrome de Netherton é definida por uma tríade de atopia, ictiose e cabelo alterações estruturais (ANDA Larre Borges e pêra, 2005).
Ictiose
Como apontamos anteriormente, o termo ictiose refere-se ao desenvolvimento de alterações dermatológicas que resultam em pele escamosa, seco e frágil (Associação Espanhola de Ictiose, 2016).
É comum que os afetados apresentem uma pele avermelhada de forma generalizada. Este tipo de anomalia é frequentemente referido como eritrodermia ou dermatite esfoliativa (National Organizztion for Rare Disorders, 2016).
É uma séria afetação através da qual a pele se torna inflamada, descamada e avermelhada como resultado de um aumento anormal da circulação sanguínea (Romaní de Gabriel, 2016).
Outra condição frequente é o desenvolvimento de eczema. Esta condição médica geralmente abrange uma ampla variedade de lesões da pele entre os quais inclui o desenvolvimento de vesículas (bolhas ou formação palpável elevado composto de fluido linfático), pápulas (área elevada e bem definida de alguns centímetros de comprimento) e eritema (área produto inflamado e avermelhado de vasodilatação).
Alterações no cabelo
Anormalidades no cabelo são outra das características centrais da síndrome de Netherton (National Organization for Rare Disorders, 2015).
O cabelo é muito frágil, tende a se romper com facilidade, por isso não atinge muito o comprimento (National Organization for Rare Disorders, 2015).
Normalmente, esses tipos de alterações são classificados como "cabelo de bambu"O Trichorrexis Invasivo (Organização Nacional de Doenças Raras, 2015).
O cabelo é deformado estruturalmente mostrando uma forma côncava do caule que eles têm para simular o bambu.
Esse tipo de anomalia aparece preferencialmente nas sobrancelhas, mais do que no couro cabeludo (Díez de Medina, Antezana e Saguenza, 2015).
Além disso, é possível identificar um volume escasso, muito frágil e de crescimento lento (Díez de Medina, Antezana e Saguenza, 2015).
Atopia
Referindo-se às anormalidades imunológicas que podem acompanhar a síndrome de Netherton na maioria dos casos, é possível que patologias relacionadas à atopia e processos alérgicos apareçam.
Atópica diátese constitui a uma e é caracterizada pela asma alérgica desenvolvimento, episódios febris, urticária, angioedema ou eccematososas lesões (Diez de Medina, Antezana e Saguenza, 2015).
Em alguns hipersensibilidade descrito afectada a uma reacção alérgica à ingestão de certos alimentos (frutos secos, ovos, leite, etc.) ou na presença de agentes ambientais (poeira, ácaros, cabelo, etc.) (Diez de Medina, Antezana e Saguenza, 2015).
Outras alterações
Em aqueles afetados pela síndrome ou outras manifestações de complicações sistêmicas (De Anda, Larre Borges e Pera, 2005; Diez de Medina, Antezana e Saguenza de 2015) de Netherton pode aparecer:
- Retardo de crescimento generalizado: na maioria dos casos, os afetados nascem prematuramente. Eles geralmente têm um baixo peso e altura. Durante a infância, eles têm que desenvolver sérios problemas nutricionais.
- Atraso no desenvolvimento cognitivo: casos com deficiência intelectual variável ou outros distúrbios neurológicos como a epilepsia têm sido descritos.
- Infecções recorrentes: lesões cutâneas e distúrbios imunológicos tendem a causar processos infecciosos freqüentes.
Causas
A origem da síndrome de Netherton é encontrada na presença de anomalias genéticas (National Organization for Rare Disorders, 2016).
Especificamente, é devido a uma mutação do gene SPINK5. Está localizado no cromossomo 5, no local 5q32 (National Organization for Rare Disorders, 2016).
Este gene desempenha um papel importante na produção de instruções bioquímicas para o fabrico da proteína LEKT1, essencial no sistema imunitário (Genetics Home Reference, 2016).
Diagnóstico
A identificação das características clínicas do paciente pode ser suficiente para estabelecer o diagnóstico da síndrome de Netherton (Serra-Guillén, Torrelo, Drake, Armesto, Fernández-Llaca e Zambrano, 2006).
No entanto, em muitos pacientes os sintomas são muitas vezes confundidas ou muito evidente, especialmente nas fases iniciais da vida (Serra-Guillén, Torrelo, Drake, Armesto Fernandez-Llaca e Zambrano, 2006).
Ele recomeça amplamente usando um exame histopatológico de doenças de pele para outras doenças (Serra-Guillen, Torrelo, Drake, Armesto Fernandez-Llaca e Zambrano, 2006).
Além disso, é importante realizar um estudo genético para identificar anomalias genéticas compatíveis com esta síndrome.
Tratamento
Atualmente não há cura para a síndrome de Netherton. O tratamento é sintomático e difícil de se adaptar às complicações médicas específicas de cada paciente (National Organization for Rare Disorders, 2016).
Especialistas médicos geralmente prescrevem agentes tópicos, emolientes e loções hidratantes (National Organization for Rare Disorders, 2016).
O tratamento de primeira linha também inclui a administração de medicamentos anti-histamínicos (National Organization for Rare Disorders, 2016).
Por fim, é importante manter uma boa higiene e cuidado para controlar a evolução das lesões da pele (National Organization for Rare Disorders, 2016).
Referências
- AEI. (2016). Síndrome de Netherton. Obtido da Associação Espanhola de Ictiose.
- de Anda, G., Borges, A., & Pera, P. (2005). Síndrome de Netherton. Dermatol Pediatr Lat. Obtido em Dermatol Pediatr Lat.
- Gevna, L. (2015). Trichorrhexis Invaginata (síndrome de Netherton ou cabelo de bambu). Obtido do MedScape.
- NIH (2016). Síndrome de Netherton. Obtido a partir da Genetics Home Reference.
- NORD (2016). Ictiose, síndrome de Netherton. Retirado da Organização Nacional para Ordens Raras.
- Serra-Guillén, C., Torrelo, A., Drake, M., Armesto, S., Fernández-Llaca, H., & Zambrano, A. (2006). Síndrome de Netherton. Actas Dermosifiliogr.
- Síndrome de Netherton: comunicação de dois pacientes. (2015). Dermatologia de CMQ.


