Síndrome de Smith-Lemli-Opitz Sintomas, causas e tratamento
O Síndrome de Smith-Lemli-Opitz (SLO) é um distúrbio metabólico que engloba vários sintomas diferentes, incluindo o crescimento significativamente lento, recursos fáceis característicos, microcefalia (medição menor do que a cabeça normal), retardo mental que pode haver dificuldades e problemas leves ou moderados de aprendizagem comportamento
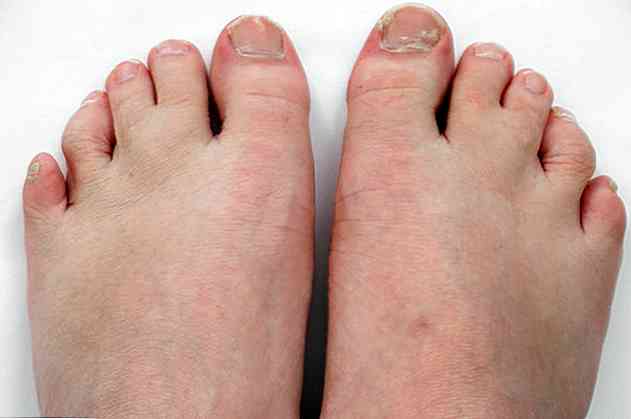
É também acompanhada por malformações nos pulmões, coração, rins, intestino e até nos genitais. Além disso, podem apresentar sindactilia ou fusão de alguns dedos, ou polidactilia; o que significa que eles têm mais de 5 dedos em um pé ou mão.
Parece ser devido à falta de uma enzima que é importante para metabolizar o colesterol que é adquirido pela herança genética do padrão autossômico recessivo.
No entanto, essas apresentações parecem variar muito dependendo da gravidade da doença, mesmo na mesma família.
Essa síndrome pode aparecer na literatura com nomes como: deficiência de 7-desidrocolesterol redutase, síndrome RSC ou síndrome SLO.
Um pouco de história…
Em 1964, os pediatras David Smith, Luc Lemli e John Opitz descrito a 3 pacientes do sexo masculino com microcefalia e hypogenitalism, e definiu essa condição como RSH pelas iniciais dos nomes originais destes pacientes.
Posteriormente, o nome da síndrome foi alterado para os sobrenomes dos descobridores (SLO).
Cerca de 30 anos depois, Tint et al. (1994) descobriram em 5 pacientes com essa condição, concentrações significativamente baixas de colesterol no sangue, mas um aumento de mais de 1.000 vezes os níveis de 7-desidrocolesterol. Eles viram que esse aumento foi devido à falta de uma enzima que deveria transformar o 7-dehidrocolesterol em colesterol.
Mais tarde, o gene DHCR7 associado a esta doença foi identificado, clonando em 1998 (Witsch-Baumgartner & Lanthaler, 2015).
Estatísticas
A síndrome de Smith-Lemli-Opitz afeta aproximadamente um entre 20.000 a 60.000 nascidos vivos em todo o mundo. Ele pode realmente ser herdado em 1 de cada 1590 a 13.500 indivíduos, mas esse número não é usado porque muitos fetos com essa condição morrem antes de nascerem (National Organization for Rare Disorders, 2016).
Em relação ao sexo, afeta homens e mulheres igualmente, embora seja mais facilmente diagnosticado em homens, já que as malformações genitais são mais visíveis do que nas mulheres. Além disso, parece que tem mais frequência em pessoas de ascendência européia; especialmente de países pertencentes à Europa central, como a República Checa ou a Eslováquia. No entanto, é muito raro na população da África ou da Ásia.
Causas da síndrome de Smith-Lemli-Opitz
A síndrome do SLO aparece devido a mutações no gene DHCR7, presente no cromossomo 11, responsável por mandar fabricar a enzima 7-desidrocolesterol redutase. Essa é a enzima que modula a produção de colesterol e estaria ausente ou muito pouco nessa síndrome, o que leva a uma produção insuficiente de colesterol que impediria o crescimento normal.
Isso produz um grande impacto, pois o colesterol é importante no organismo. Consiste em um lipídio semelhante à gordura que é obtido principalmente por alimentos de origem animal, como gema de ovo, laticínios, carnes, aves e peixes.
É essencial que o embrião se desenvolva sem dificuldade, tendo funções importantes como a contribuição para a estrutura das membranas das células e da mielina (substância que recobre as células do cérebro). Também serve para produzir hormônios e ácidos digestivos.
A falta da enzima 7-dehydrocholesterol reductase faz com que os componentes que podem ser tóxicos para o colesterol se acumulem no corpo. Portanto, temos, por um lado, baixos níveis de colesterol e, ao mesmo tempo, acumulação de substâncias que podem ser tóxicas para o corpo; causando falta de crescimento, retardo mental, malformações físicas e problemas em órgãos internos.
No entanto, não se sabe com certeza total como estes problemas associados ao colesterol originam a sintomatologia da síndrome de Smith-Lemli-Opitz.
Foram agora encontrados no síndroma relacionado mais de 130 genes DHCR7, de facto mutações, é uma base de dados, onde todos os casos descritos com variantes SLO, seus fenótipos e genótipos estão incluídos.
Embora existam tantas mutações possíveis, a maioria dos casos pertence aos 5 mais frequentes e os demais são muito raros (Witsch-Baumgartner & Lanthaler, 2015).
Essas mutações no gene DHCR7 são herdadas com um padrão autossômico recessivo, o que significa que uma pessoa que apresenta a síndrome deve ter herdado o gene mutado por ambos os pais. Se você só a receber de um dos pais, você não apresentará a doença; mas poderia ser uma transportadora e transmiti-la no futuro.
Há um risco de 25% de que os dois portadores pais tenham uma criança afetada, enquanto o risco de a criança ser portadora também seria de 50% em cada gravidez.Por outro lado, em 25% dos casos pode nascer sem estas mutações genéticas ou ser portador; todos esses dados são independentes do sexo do bebê (National Organization for Rare Disorders, 2016).
Tenha em mente que há mais probabilidade de ter filhos com algum distúrbio genético recessivo se pais que são parentes próximos (ou consangüíneos) do que pais que não possuem esses vínculos.
Que sintomas tem?
Os sintomas variam dependendo da pessoa afetada, dependendo da quantidade de colesterol que podem produzir.
Segundo Jiménez Ramírez et al. (2001), as características clínicas cobrem vários aspectos e podem ser muito diversas. Geralmente, eles são encontrados no rosto, membros e genitais; embora possam envolver outros sistemas corporais.
Muitos dos afetados têm características típicas do autismo, afetando a interação social. Se a condição for leve, apenas alguns problemas de aprendizado e comportamento podem ser vistos; Mas nos casos mais graves, a pessoa pode ter uma grande deficiência intelectual e anormalidades físicas que podem levar à morte.
Existem sintomas que podem já estar presentes desde o nascimento do indivíduo, embora incluamos aqueles que ocorrem em todos os estágios da vida:
Em mais de 50% dos pacientes:
- Falta de desenvolvimento físico observado após o nascimento.
- Retardo mental (100%).
- Microcefalia (90%).
- Sindactilia ou fusão de 2 ou 3 dedos (<95%).
- ptose palpebral, isto é, com uma das pálpebras superiores caídas (70%).
- O meato urinário localizado em um local diferente do normal no sexo masculino, como pode ser na parte inferior da glande, tronco ou união entre escroto e pênis. Está presente em 70% dos casos.
- Fissura de palato, que se manifesta como uma espécie de orifício alongado no palato (50%).
- Mandíbula muito reduzida ou micrognatia.
- Linguagem muito pequena (microglossia).
- Orelhas de baixa implantação.
- nariz curto.
- Descida incompleta de um ou ambos os testículos.
- Hipotonia ou baixo tônus muscular.
- Transtornos alimentares
- Transtornos comportamentais: comportamentos anti-sociais, autodestrutivos e violentos. Comportamentos de auto-estimulação autista também aparecem como movimentos de equilíbrio repetitivos.
- autismo
De 10 a 50% dos casos:
- Cataratas precoces.
- Polidactilia ou mais um dedo após o dedo mindinho.
- Atraso no crescimento no estágio fetal.
- genitais ambíguos.
- defeitos cardíacos.
- Rim multicístico.
- Ausência de um rim ou ambos ao nascimento.
- doenças do fígado.
- hiperplasia adrenal
- anomalias pulmonares.
- Excesso de suor.
- Anomalias cerebrais nas estruturas localizadas na linha média, como desenvolvimento incompleto do corpo caloso, septo e vermis cerebelar.
- Acrocianose: vasoconstrição cutânea que provoca uma coloração azulada nas mãos e pés.
- pés Equinovar.
- estenose pilórica (15%)
- Doença de Hirschprung, que causa falta de motilidade intestinal (15%)
- fotossensibilidade.
Outros sintomas:
- Obesidade ou coma.
- Acúmulo de fluido no corpo do feto.
-Alterações no desenvolvimento neurológico.
- Problemas neuropsiquiátricos, que aparecem com maior frequência quando atingem a idade adulta.
- Insuficiência respiratória devido a problemas pulmonares.
- perda auditiva.
- Alterações na visão, que podem ser acompanhadas de estrabismo.
- vômito.
- constipação
- convulsões.
Como isso pode ser diagnosticado?
Essa síndrome aparece desde a concepção, mesmo quando o bebê nasce, os sintomas não são muito claros e são mais sutis do que no final da infância ou na idade adulta; especialmente se forem formas mais leves da doença. Por este motivo, é detectado tardiamente várias vezes.
Em qualquer caso, a coisa mais comum é que essa condição já é suspeitada logo após o nascimento, devido às malformações que geralmente apresenta (Steiner, 2015).
De acordo com a Organização Nacional para Doenças Raras (2016), o diagnóstico é baseado em exames físicos e um exame de sangue que detecta os níveis de colesterol. É essencial que a criança seja avaliada em todos os aspectos possíveis associados à doença, como olhos, ouvidos, coração, músculos esqueléticos, genitais e distúrbios gastrointestinais.
Quanto aos exames de sangue, um sujeito com SLO terá uma alta concentração de 7-desidrocolesterol (7-DHC) no sangue (precursor que deve ser transformado pela enzima 7-desidrocolesterol redutase para obter colesterol), e níveis muito altos. Colesterol baixo
Ele também pode ser detectado antes do nascimento por meio de uma técnica de ultra-som ou ultra-som, um aparelho que usa ondas sonoras para examinar o interior do útero da gestante. Com esta técnica, as deformidades físicas desta síndrome podem ser observadas.
Outro teste é a amniocentese, que envolve a extração de uma pequena amostra de líquido amniótico (onde o feto se desenvolve) para detectar defeitos genéticos.A mesma informação pode ser obtida através da amostragem das vilosidades coriónicas (CVS), extraindo uma amostra de tecido da placenta.
Por outro lado, testes genéticos moleculares podem ser usados para o diagnóstico pré-natal, a fim de observar se há mutações no gene DHCR7, e se ele vai apresentar a doença ou será apenas um portador.
Qual é o curso da doença?
Infelizmente, a maioria dos casos mais graves de SLO morrem logo após o nascimento. Se houver deficiência intelectual grave, é difícil para essas pessoas desenvolver uma vida independente.
No entanto, se forem recebidos cuidados médicos adequados e uma boa dieta, esses pacientes podem levar uma vida normal.
Quais os tratamentos que existem?
Atualmente, não há tratamento específico para a síndrome de Smith-Lemli-Opitz. Isso porque a origem bioquímica da doença não é conhecida hoje com absoluta certeza, pois o colesterol possui diversas funções complexas no metabolismo.
O tratamento médico para SLO é baseado nos problemas específicos encontrados na criança afetada e é melhor intervir cedo.
Pode ser muito útil receber suplementos de colesterol ou aumentar a ingestão de colesterol através de dieta, para melhorar o nível de desenvolvimento e diminuir a fotossensibilidade. Às vezes é combinado com ácidos biliares.
Para a intolerância ao sol, é aconselhável que estes pacientes usem protetor solar, óculos de sol e roupas apropriadas ao irem para fora.
Tem sido demonstrado que o fornecimento de drogas como a sinvastatina pode reduzir a gravidade da doença. Embora, como o fenótipo clínico ocorre durante a falta de colesterol na embriogênese, ele deve ser administrado na época (Witsch-Baumgartner & Lanthaler, 2015).
Por outro lado, um fármaco antagonista do precursor do colesterol tóxico que está em excesso (7-desidrocolesterol) também pode ser usado para evitar que ele aumente. Suplementos de vitamina E podem ajudar.
Outros tipos de medicamentos específicos podem ser úteis para sintomas como vômitos, refluxo gastroesofágico ou constipação.
Cirurgia ou aparelhos ortodônticos podem ser necessários se houver deformidades físicas ou problemas musculares relacionados a essa síndrome, como fissura de palato, defeitos cardíacos, hipotonia muscular ou alterações genitais.
Em conclusão, é necessário continuar a investigação sobre esta síndrome, para que sejam desenvolvidos tratamentos mais eficazes e específicos.
Referências
- Jiménez Ramírez, A.; Valdivia Alfaro, R .; Hernández González, L; León Corrales, L; Machín Valero, Y. e Torrecilla, L. (2001). Síndrome de Smith Lemli Opitz. Apresentação de um caso com diagnóstico bioquímico. Revista Médica Espirituana, 3 (3).
- Síndrome de Smith Lemli Opitz. (s.f.) Retirado em 6 de julho de 2016, da Organização Nacional para Doenças Raras (NORD).
- Síndrome de Smith-Lemli-Opitz. (s.f.) Retirado em 6 de julho de 2016, da Universidade de Utah, Ciências da Saúde.
- Síndrome de Smith-Lemli-Opitz. (s.f.) Recuperado em 6 de julho de 2016, da Counsyl.
- Síndrome de Smith-Lemli-Opitz. (5 de julho de 2016). Obtido a partir da Genetics Home Reference.
- Steiner, R. (1 de abril de 2015). Síndrome de Smith-Lemli-Opitz. Obtido do Medscape.
- Tint, G.S., Irons, M., Elias, E.R., et al. (1994). Biossíntese deficiente de colesterol associada à síndrome de Smith-Lemli-Opitz. N Engl J Med, 330: 107-113
- Witsch-Baumgartner, M., & Lanthaler, B. (2015). Aniversário de uma síndrome: 50 anos de aniversário da Síndrome de Smith-Lemli-Opitz. Revista Europeia de Genética Humana, 23 (3), 277-278.


